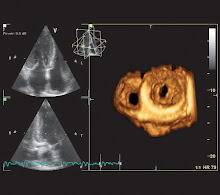
Se realizaron los exámenes ecocardiográficos bidimensionales de acuerdo con recomendaciones de la Sociedad Americana de Ecocardiografía, en equipo comercialmente disponible (Philips IE33, Andover, MA, EUA), con transductor de 2-5 MHZ, y transductor matricial X3, para la adquisición de las imágenes tridimensionales. Los parámetros ecocardiográficos estudiados fueron:
I ) Ecocardiografía bidimensional:
1- Volumen diastólico final del ventrículo izquierdo (VDFVI); 2- Volumen sistólico final del ventrículo izquierdo (VSFVI); 3- Fracción de eyección del ventrículo izquierdo (método de Simpson).
II ) Ecocardiografía Tridimensional:
1- Volumen diastólico final del ventrículo izquierdo (VDFVI); 2- Volumen sistólico final del ventrículo izquierdo (VSFVI); 3- Fracción de eyección del ventrículo izquierdo (FEVI). Se utilizó el modelo de 17 segmentos ventriculares para el análisis de la contractilidad ventricular izquierda .
Tras el examen ecocardiográfico bidimensional, se realizó la adquisición de las imágenes tridimensionales. Se obtuvieron las imágenes por medio del mismo equipo ecocardiográfico, con el empleo de transductor matricial, con el paciente en apnea espiratoria. La imagen se acopló al registro electrocardiográfico. En el disco rígido del aparato ecocardiográfico se almacenaron las imágenes y se las analizaron "fuera de línea" en software específico del propio equipo (Q Lab, versión 5.0, Philips, Andover, MA, EE.UU.). Dos observadores independientes realizaron los análisis. No se incluyeron en este estudio a los pacientes que no presentaron imagen ecocardiográfica bidimensional o tridimensional, consideradas como de calidad técnica adecuada para el análisis de los parámetros estudiados, o que presentaron gran irregularidad del ritmo cardiaco. De esa manera, no se incluyeron en el estudio a cuatro pacientes, dos con imagen considerada como no adecuada para el análisis ventricular izquierda, dos en razón de irregularidad acentuada del ritmo cardiaco.
martes, 26 de abril de 2011
martes, 9 de junio de 2009
VALORACIÓN PREOPERATORIA DE RIESGO CARDIOVASCULAR

Todo paciente que va a someterse a una intervención quirúrgica requiere una evaluación cardiovascular que establezca su riesgo quirúrgico. Por otro lado, una importante proporción de las muertes ocurridas durante la cirugía se deben a complicaciones cardiovasculares, muchas de las cuales se podrían evitar valorando correctamente el riesgo cardiológico de la intervención. La cirugía y la anestesia someten al paciente a situaciones de estrés durante el período perioperatorio, que obligan a que se establezca la capacidad del enfermo de responder a esas demandas, desaconsejando la cirugía si se considera que el riesgo es inasumible. Cada vez aumenta más la proporción de casos de cirugía mayor en pacientes de más de 65 años, con el consiguiente incremento de la comorbilidad cardiovascular, especialmente por el riesgo de infarto de miocardio, angina inestable e insuficiencia cardíaca perioperatoria. Seguidamente se establecen unas recomendaciones para la valoración cardiovascular del paciente cardiológico que va a someterse a una intervención quirúrgica no cardíaca.
TABAQUISMO: RECOMENDACIONES DEL CARDIOLOGO

Recomendaciones para afrontar los primeros días sin fumar
Más sugerencias muy útiles para dejar de fumar, de la campaña española VIDA SIN TABACO promovida por la Sociedad Española de Cardiología con el apoyo de la Fundación Española del Corazón.Ayúdate con la alimentación
Toma comidas sencillas. Evita los fritos, carnes muy sazonadas o comidas fuertemente condimentadas.
Elimina durante estos días la ingestión de café y alcohol.
Bebe abundantes jugos de fruta, a ser posible naturales, especialmente aquellos que sean ricos en vitamina C (naranja, pomelo, limón...).
No olvides, además, tomar un mínimo de dos vasos de agua media hora antes de las comidas principales.
Procura comer alimentos ricos en vitamina B (cereales: germen de trigo, levadura de cerveza...)
Si te levantas con tiempo suficiente podrás tomar un desayuno nutritivo que te ayudará a fortalecer y calmar tus nervios.
Ya conoces los alimentos y bebidas que estimulan tus deseos de fumar, evítalos al principio.
Evita igualmente un estómago demasiado lleno que sin duda te adormecerá a ti y a tu autocontrol.Si estás muy nervioso...
Mantén en tus manos objetos distintos al cigarrillo (bolígrafo, anillo, pulsera, muñeco relajante...).
Respira profundamente y luego intenta sentarte por algunos instantes en la posición más cómoda posible.
Si es posible, dúchate o toma un baño.
Procura situarte en lugares lo más limpios posible de humo de tabaco.Hábitos que te pueden ayudar...
Por la manaña:
Ducha tibia terminada con agua fría.
Bebe agua y zumos de fruta.
Procura tomarte el tiempo suficiente para desayunar adecuadamente.
Después de las comidas:
No te sientes en el sillón favorito.
Lávate inmediatamente los dientes. En cualquier momento del día...
Lee y medita de vez en cuando tu lista de motivos para dejar de fumar.Anímate a romper con tu rutina!!
Empieza a utilizar tus pulmones.
HAZ EJERCICIO. Empieza a practicar un nuevo deporte (tenis, gimnasia, natación...)
Lo que puedas hacer andando, hazlo. Pasea por el parque más próximo, intenta ir al trabajo a pie o en transporte público, evita el ascensor...
Mantén tus manos ocupadas durante el tiempo libre. Empieza a realizar aquellas actividades para las que nunca tuviste tiempo (puzzles, bricolaje, tocar un instrumento...).
Procura que las actividades en tu tiempo libre sean reparadoras y relajantes.
Añade espontaneidad, novedad y diversión a tu rutina diaria.Y recuerda...
...que estás APRENDIENDO un nuevo hábito y que, como aprender otras muchas cosas, los comienzos siempre son difíciles.
Por lo tanto, si en algún momento tu autocontrol te falla y te conduce a fumar un cigarrillo, recuerda que los niños pequeños, antes de aprender a andar caen muchas veces al suelo. Lo importante es levantarse y volverlo a intentar.
No olvides que perder una batalla no significa perder la guerra, ahora
Más sugerencias muy útiles para dejar de fumar, de la campaña española VIDA SIN TABACO promovida por la Sociedad Española de Cardiología con el apoyo de la Fundación Española del Corazón.Ayúdate con la alimentación
Toma comidas sencillas. Evita los fritos, carnes muy sazonadas o comidas fuertemente condimentadas.
Elimina durante estos días la ingestión de café y alcohol.
Bebe abundantes jugos de fruta, a ser posible naturales, especialmente aquellos que sean ricos en vitamina C (naranja, pomelo, limón...).
No olvides, además, tomar un mínimo de dos vasos de agua media hora antes de las comidas principales.
Procura comer alimentos ricos en vitamina B (cereales: germen de trigo, levadura de cerveza...)
Si te levantas con tiempo suficiente podrás tomar un desayuno nutritivo que te ayudará a fortalecer y calmar tus nervios.
Ya conoces los alimentos y bebidas que estimulan tus deseos de fumar, evítalos al principio.
Evita igualmente un estómago demasiado lleno que sin duda te adormecerá a ti y a tu autocontrol.Si estás muy nervioso...
Mantén en tus manos objetos distintos al cigarrillo (bolígrafo, anillo, pulsera, muñeco relajante...).
Respira profundamente y luego intenta sentarte por algunos instantes en la posición más cómoda posible.
Si es posible, dúchate o toma un baño.
Procura situarte en lugares lo más limpios posible de humo de tabaco.Hábitos que te pueden ayudar...
Por la manaña:
Ducha tibia terminada con agua fría.
Bebe agua y zumos de fruta.
Procura tomarte el tiempo suficiente para desayunar adecuadamente.
Después de las comidas:
No te sientes en el sillón favorito.
Lávate inmediatamente los dientes. En cualquier momento del día...
Lee y medita de vez en cuando tu lista de motivos para dejar de fumar.Anímate a romper con tu rutina!!
Empieza a utilizar tus pulmones.
HAZ EJERCICIO. Empieza a practicar un nuevo deporte (tenis, gimnasia, natación...)
Lo que puedas hacer andando, hazlo. Pasea por el parque más próximo, intenta ir al trabajo a pie o en transporte público, evita el ascensor...
Mantén tus manos ocupadas durante el tiempo libre. Empieza a realizar aquellas actividades para las que nunca tuviste tiempo (puzzles, bricolaje, tocar un instrumento...).
Procura que las actividades en tu tiempo libre sean reparadoras y relajantes.
Añade espontaneidad, novedad y diversión a tu rutina diaria.Y recuerda...
...que estás APRENDIENDO un nuevo hábito y que, como aprender otras muchas cosas, los comienzos siempre son difíciles.
Por lo tanto, si en algún momento tu autocontrol te falla y te conduce a fumar un cigarrillo, recuerda que los niños pequeños, antes de aprender a andar caen muchas veces al suelo. Lo importante es levantarse y volverlo a intentar.
No olvides que perder una batalla no significa perder la guerra, ahora
DIABETES Y CORAZON

Diabetes y corazón
DIABETES Y EMOCIONES: DEPRESIóN Y ANSIEDAD
Es difícil recibir la noticia de que uno tiene diabetes y es difícil vivir con la diabetes todos los días. Con la diabetes nunca hay un descanso. Cuidar la diabetes toma mucho esfuerzo y a veces la carga se puede hacer muy pesada.
Sentirse triste y deprimido algunas veces es común para las personas con diabetes. Pero si se siente triste por más de dos semanas, hable con su proveedor de salud. No deje pasar mucho tiempo antes de pedir ayuda.
La diabetes aumenta el riesgo de tener depresión severa.
Si usted tiene depresión severa, puede que le cueste levantarse de la cama, hacer su trabajo, o disfrutar las cosas. Puede que tenga dificultad compartiendo con sus amigos y familiares o cuidando su diabetes. Hay tratamientos con medicinas o consejería que le harán sentir mejor. Así podrá de nuevo tomar el control de su diabetes.
Las personas con diabetes frecuentemente tienen mucho de qué preocuparse. Así es que es normal sentirse ansioso de vez en cuando. Pero si está muy preocupado, usted podría tener un problema más serio conocido como ansiedad. Le sugerimos hacer una marca al lado de cualquiera de los siguientes síntomas que usted tenga. Hable con su profesional de salud acerca de las cosas que marque.
- sentirse muy preocupado
- evitar a las personas o los lugares
- sentir pánico o preocupación sin razón
- no poder dejar de pensar en algo
- sentir que tiene que hacer algo una y otra vez, tal como lavarse las manos o revisar las cerraduras de las puertas
Algunas personas también tienen problemas físicos como: temblores, falta de aire, sudores y sequedad en la boca. Si usted tiene alguno de los problemas, pida ayuda a su equipo médico.
No calle lo que está sintiendo.Comparta con sus amigos y familiares sus sentimientos y dígales qué pueden hacer para ayudar. Pero recuerde, la familia y los amigos no siempre son suficiente. Si se ha sentido deprimido durante 2 semanas o si siente mucha ansiedad, usted necesita visitar un profesional de salud.
Vivir con diabetes no es fácil. Tal vez se siente ansioso o deprimido. Aunque es normal estar molesto algunas veces, usted no quiere que estos sentimientos se apoderen de usted. Los siguientes consejos le ayudarán:
- Anote las preguntas o preocupaciones que desee platicar con su equipo médico.
- Pida a su familia o a otros que apoyen sus esfuerzos en el cuidado de su diabetes.
- Únase a un grupo de apoyo.
- Aprenda sobre la diabetes. De esta forma se sentirá más en control.
- Fije metas para el cuidado de su diabetes que usted pueda alcanzar.
- Alcance sus metas, cambiando paso a paso lo que usted hace.
- Recuerde que todos los pasos que siga para lograr sus metas le ayudarán.
- Hable con un psicólogo si los sentimientos de depresión y ansiedad se apoderan de su vida.
EL STRESS Y LAS ENFERMEDADES CARDIOVASCULARES

EL ESTRéS LABORAL
Características personales que facilitan el estrés laboralNumerosas investigaciones han demostrado que existe una influencia de ciertas características personales en la producción de estrés.
Esto no quiere decir que el solo hecho de tener una serie de características personales determinadas desencadenen por sí mismas el estrés, sino que aumenta la vulnerabilidad de esos sujetos para que dadas determinadas situaciones o demandas, el sujeto tenga más probabilidades de sufrir una situación de estrés.
El modo de actuación de estas características en la generación del estrés proviene de la descompensación, desequilibrio o incongruencia entre lo que exteriormente es demandado u ofrecido y lo que los individuos necesitan, desean, o son capaces de hacer. Hay que considerar que esas características están afectadas por una gran variabilidad interindividual e, incluso, también son variables en un mismo individuo a lo largo de su historia personal.
Entre estas características personales existen ciertos aspectos de la personalidad que hacen a las personas más vulnerables al estrés que merecen considerarse:
Personalidad tipo A: Hace referencia a una tipología de personalidad característica que se manifiesta en ciertos sujetos como un interés desmesurado por la perfección y por el logro de metas elevadas, una implicación muy profunda con su profesión (hasta el punto de considerar el trabajo como el centro de su vida), que lleva al desarrollo de grandes esfuerzos, a una tensión constante, a una incapacidad de relajarse y a una preocupación constante por el tiempo (nunca encuentran tiempo suficiente para hacer todo lo que quisieran). Estos sujetos son activos, enérgicos, competitivos, ambiciosos, agresivos, impacientes y diligentes. Este tipo de personalidad no es un rasgo estático de personalidad sino un estilo de comportamiento con el que las personas responden habitualmente ante las situaciones y circunstancias que les rodean. Actúa como un condicionante que hace al sujeto más vulnerable al estrés.
Dependencia:Las personas poco autónomas toleran mejor un estilo de mando autoritario (supervisión estricta) y un ambiente laboral muy normalizado y burocratizado. Sin embargo, tienen más problemas en situaciones que implican tomar decisiones o cualquier tipo de incertidumbre y ambigüedad que las personas más independientes. Tienen más facilidad para delimitar el ámbito laboral del extralaboral y, por lo tanto, les permite abstraerse mejor de la posible problemática en su ámbito laboral.
Ansiedad: Las personas ansiosas experimentan mayor nivel de conflicto que las no ansiosas.
Introversión:Ante cualquier conflicto, los introvertidos reaccionan más intensamente que los extrovertidos, ya que son menos receptivos al apoyo social. Pero, además su menor capacidad para expresar sus emociones hacen que estas no encuentren una canalización adecuada y se estanquen, permaneciendo por mucho más tiempo.
Rigidez:Las personas rígidas presentan un mayor nivel de conflicto y de reacciones desadaptadas, especialmente en situaciones que implican un cambio y que requieren un esfuerzo adaptativo, que las personas flexibles.
La formación, las destrezas y conocimientos adquiridos, la experiencia y la capacidad (intelectual y física): Tienen capital importancia como fuente de estrés, por la posible incongruencia que se puede dar entre la posición ocupada (o el trabajo desempeñado) y la capacidad o capacitación del trabajador. Así, la posición ocupada puede requerir de capacidades y conocimientos superiores al nivel de preparación de la persona, o bien al contrario, la capacidad de la persona puede estar por encima de lo que requiere el puesto que ocupa y ser esto una fuente de frustración e insatisfacción.
La mala condición física y los malos hábitos de salud: Pueden disminuir de alguna manera la capacidad de enfrentarse a los problemas de trabajo.
Otros aspectos que se consideran como posibles estresores:
Señalamos a continuación aspectos con un carácter más activo, ya que actúan como demandas de la persona en la medida que modulan las intenciones y las conductas del individuo, el grado de autoexigencia, o lo que el individuo exige al entorno:
- Las necesidades del individuo: Necesidad de contacto social, de intimidad, de reconocimiento personal, de autorrealización, etc.
- Las aspiraciones: Deseos de logro personal, de alcanzar un determinado estatus, de dominar y controlar el trabajo, etc.
- Las expectativas: Esperanzas que el individuo tiene de obtener de su trabajo ciertos beneficios personales, sociales, etc.
- Los valores: La adhesión al principio de autoridad, importancia del trabajo o del status, entre otros.
Cabe recordar que el estrés laboral siempre es el resultado de una interacción, donde éstas y otras características personales entran en juego con condiciones de trabajo que las estimulan o desencadenan.
EL FAMOSO COLESTEROL
Esta sustancia figura sin duda al tope del rating de los escritos profesionales en medios de difusión masiva, es temida por la gente que habla bastante de ella, aunque a la hora de los hechos, pocos cumplan las indicaciones para mantenerla dentro del rango óptimo.
Pero más que hablar de colesterol, debemos dejar aclarado que lo haremos no solo de él, sino de las distintas grasas que transitan nuestra sangre del cual el colesterol es la más popular.
Fundamentalmente agregaremos los triglicéridos, a esta consideración, por lo cual en adelante nos referiremos al colesterol total, a su fracción de alta densidad, HDL-colesterol, y a su fracción de baja densidad LDL-colesterol.
¿Pero porqué trataremos este tema?. Es fácil, las alteraciones del contenido graso de la sangre (llamadas dislipemias en la jerga médica), son un factor de riesgo conocido que promueve la enfermedad aterosclerótica y acorta la vida de las personas.
¿Qué es el colesterol y que son los triglicéridos?
Son substancias grasas presentes en nuestra sangre, que ingerimos y que nosotros mismos fabricamos (sintetizamos) Dichas substancias viajan en la sangre unidas a proteínas, de ahí, que Uds. con seguridad han oído hablar de lipoproteínas.
Dichas grasas, saldrán de su unión proteica para pasar a engrosar la pared de nuestras arterias, produciendo obstrucción de la luz arterial. Estas son las famosas placas ateroscleróticas, que saliendo hacia el interior de la arteria finalmente terminará por taparla. Este proceso pueden Uds. imaginarlo como el sarro que obstruye un caño de agua.
La fracción LDL-colesterol y los triglicéridos hacen esto. La fracción HDL-colesterol, es una molécula lipoproteica, con mucha proteína y poco colesterol, que por lo tanto, es muy ávida por captar colesterol. Por ende evita el depósito del colesterol en la pared arterial o bien lo extrae de ella, siendo de esta manera benéfica su acción.
¿En todas las personas pasa esto?
En cierta forma sí. Lo que sucede es que para desarrollar la enfermedad hace falta un cúmulo de causas que incluyen otros factores de riesgo, y la predisposición genética. Pero aquí la pregunta del millón: ¿Sabe Ud. que dicen sus genes?. Por cierto que no, y por eso debe Ud. mantener las cifras de grasas de su sangre dentro del rango considerado óptimo.
¿Cuál es ese rango óptimo?
Este es el punto más controvertido del tema, y vamos a empezar tratando las cifras de colesterol total. Durante muchos años se tomó como valor normal de colesterol total a una cifra de hasta 240 o 260 mg%. (Miligramos por 100 mililitros de plasma).
Pero estudios poblacionales posteriores han descendido drásticamente estas cifras, ya que se comprobó que con esos niveles se producía todavía mucha enfermedad coronaria, asumiendo como un valor deseable menos de 200 mg% de colesterol.
En realidad se ha trazado una curva de mortalidad ascendente (a mayor colesterol mayor mortalidad), pero con una pendiente de ascenso muy distinta.
Así para valores entre 150 mg% y 200 mg%, el ascenso de mortalidad es muy poco, obviamente el de 150 está mejor que el de 190, pero la diferencia es poca. Entre 200 mg% y 240 mg% a 250 mg%, la curva es más empinada, y así la diferencia de mortalidad entre quienes tienen 200 mg% y quienes tienen 240 mg% es mayor, y por arriba de 250 mg%, el crecimiento de la tasa de mortalidad, por cada aumento de colesterol es aún mayor.
De ahí que hoy en día se hable de nivel óptimo por debajo de 200 mg%, de un colesterol moderadamente elevado cuando se sitúa entre 200 mg% y 240 mg% y un colesterol total francamente elevado cuando está por arriba de 240 mg%.
Para la fracción de colesterol-LDL se distinguen diversos objetivos en la prevención de enfermedad según estén o no presentes otros factores de riesgo o si ya ha tenido el paciente un infarto de miocardio. Así si una persona no tiene ningún otro factor de riesgo (no fuma, no es obeso ni sedentario, ni diabético, no tiene alta la presión arterial, ni tiene antecedentes hereditarios de infarto de miocardio) se tolera hasta una cifra de 160 mg% para el colesterol-LDL. Pero si tiene asociado algún otro factor de riesgo, la cifra máxima a tolerar desciende a 130 mg% de colesterol-LDL. Y si el paciente ya tuvo un infarto de miocardio o un infarto cerebral, etc., se busca hacer retroceder las lesiones ateroscleróticas existentes exigiendo una tasa de colesterol-LDL inferior a 100 mg%.
El colesterol de alta densidad (HDL-colesterol) cuanto más mejor, debe ser mayor de 45 mg%.
Los triglicéridos, deben estar por debajo de 200 mg% para aquellas personas sin enfermedad manifiesta y por debajo de 150 mg% para aquellos con antecedentes de infarto.
¿A que edad comenzar a tratar el tema?
Cuanto antes mejor. Siendo esto una situación de riesgo, cuanto menos tiempo estemos expuestos mejor. Debo acá dejar perfectamente aclarado que el manejo de las dislipemias es una situación para hacer toda la vida, y no es nunca una enfermedad aguda que se pueda padecer un determinado momento y curar. “El año pasado estaba mal y le había subido el colesterol”. Frases como esta se escuchan en el consultorio habitualmente y configuran una falacia. Quien padece una dislipemia, deberá de por vida realizar algún tratamiento, dietético, ejercicios físicos y a veces ser ayudado por fármacos.
¿Cómo se trata?
La consulta médica es imprescindible, ya que la dieta variará según el tipo químico de grasas en exceso (colesterol, triglicéridos o ambas) que usted tenga, y, además a veces requerirá la prescripción de algún medicamento específico.
Pero hay lineamientos generales que si pueden mencionarse.
La primera de ellas es mantener un nivel de actividad física adecuado, ya que la misma consume grasas, disminuyendo la concentración de estas en sangre. También hace elevar la proporción de HDL-colesterol o colesterol bueno.
En la misma línea debe evitarse un consumo excesivo de alcohol, evitar el sobrepeso y el tabaquismo que aumenta las tasas de lípidos (grasas) en la sangre.
Evitar en lo posible el consumo de grasas, en especial aquellas de fuente animal (carnes vacunas, piel del pollo, yema de huevo, crema de leche, quesos, leche y yogurt enteros, dulce de leche, mayonesas, etc.) y limitar el consumo de azúcares refinados. Aquellas grasas que siendo de origen vegetal sufren transformaciones químicas también deben ser evitadas como ser aceites al hervir (frituras), aceites mezclas, margarinas y vegetalinas.
Se debe privilegiar en la dieta el consumo de cereales integrales, sin aditamentos de azúcar o miel, harinas integrales (salvado), y agregar o incluir pescado como fuente de proteínas dos o tres veces por semana.
¿Quiénes deben tratarlo?
En realidad en la medida de lo posible todos deberíamos cumplir esos lineamientos dietéticos generales enunciados. Pero para ser más específico, solo la consulta con su médico, podrá determinar su necesidad de tratamiento y la profundidad del mismo.
Porque solo su médico teniendo en cuenta toda su historia clínica, conociendo sus antecedentes hereditarios, valorando su medio socio-cultural y sus posibilidades económicas, podrá aconsejarlo adecuadamente sobre su necesidad de tratamiento y forma de encararlo.
¿Y los remedios?
Obviamente deben ser prescriptos solo por el médico, pero sepa Ud. que claramente son la segunda línea de tratamiento, siempre por detrás de la dieta, el descenso de peso, la proscripción del alcohol y tabaco y la actividad física.
Debe Ud. saber que de parte de la industria farmacéutica hay una importante presión publicitaria para dar paso rápidamente al tratamiento farmacológico, cuando si son adecuadamente cumplidas las pautas de tratamientos generales pocos casos requerirán de los costosos medicamentos, no siempre exentos de efectos adversos.
Pero más que hablar de colesterol, debemos dejar aclarado que lo haremos no solo de él, sino de las distintas grasas que transitan nuestra sangre del cual el colesterol es la más popular.
Fundamentalmente agregaremos los triglicéridos, a esta consideración, por lo cual en adelante nos referiremos al colesterol total, a su fracción de alta densidad, HDL-colesterol, y a su fracción de baja densidad LDL-colesterol.
¿Pero porqué trataremos este tema?. Es fácil, las alteraciones del contenido graso de la sangre (llamadas dislipemias en la jerga médica), son un factor de riesgo conocido que promueve la enfermedad aterosclerótica y acorta la vida de las personas.
¿Qué es el colesterol y que son los triglicéridos?
Son substancias grasas presentes en nuestra sangre, que ingerimos y que nosotros mismos fabricamos (sintetizamos) Dichas substancias viajan en la sangre unidas a proteínas, de ahí, que Uds. con seguridad han oído hablar de lipoproteínas.
Dichas grasas, saldrán de su unión proteica para pasar a engrosar la pared de nuestras arterias, produciendo obstrucción de la luz arterial. Estas son las famosas placas ateroscleróticas, que saliendo hacia el interior de la arteria finalmente terminará por taparla. Este proceso pueden Uds. imaginarlo como el sarro que obstruye un caño de agua.
La fracción LDL-colesterol y los triglicéridos hacen esto. La fracción HDL-colesterol, es una molécula lipoproteica, con mucha proteína y poco colesterol, que por lo tanto, es muy ávida por captar colesterol. Por ende evita el depósito del colesterol en la pared arterial o bien lo extrae de ella, siendo de esta manera benéfica su acción.
¿En todas las personas pasa esto?
En cierta forma sí. Lo que sucede es que para desarrollar la enfermedad hace falta un cúmulo de causas que incluyen otros factores de riesgo, y la predisposición genética. Pero aquí la pregunta del millón: ¿Sabe Ud. que dicen sus genes?. Por cierto que no, y por eso debe Ud. mantener las cifras de grasas de su sangre dentro del rango considerado óptimo.
¿Cuál es ese rango óptimo?
Este es el punto más controvertido del tema, y vamos a empezar tratando las cifras de colesterol total. Durante muchos años se tomó como valor normal de colesterol total a una cifra de hasta 240 o 260 mg%. (Miligramos por 100 mililitros de plasma).
Pero estudios poblacionales posteriores han descendido drásticamente estas cifras, ya que se comprobó que con esos niveles se producía todavía mucha enfermedad coronaria, asumiendo como un valor deseable menos de 200 mg% de colesterol.
En realidad se ha trazado una curva de mortalidad ascendente (a mayor colesterol mayor mortalidad), pero con una pendiente de ascenso muy distinta.
Así para valores entre 150 mg% y 200 mg%, el ascenso de mortalidad es muy poco, obviamente el de 150 está mejor que el de 190, pero la diferencia es poca. Entre 200 mg% y 240 mg% a 250 mg%, la curva es más empinada, y así la diferencia de mortalidad entre quienes tienen 200 mg% y quienes tienen 240 mg% es mayor, y por arriba de 250 mg%, el crecimiento de la tasa de mortalidad, por cada aumento de colesterol es aún mayor.
De ahí que hoy en día se hable de nivel óptimo por debajo de 200 mg%, de un colesterol moderadamente elevado cuando se sitúa entre 200 mg% y 240 mg% y un colesterol total francamente elevado cuando está por arriba de 240 mg%.
Para la fracción de colesterol-LDL se distinguen diversos objetivos en la prevención de enfermedad según estén o no presentes otros factores de riesgo o si ya ha tenido el paciente un infarto de miocardio. Así si una persona no tiene ningún otro factor de riesgo (no fuma, no es obeso ni sedentario, ni diabético, no tiene alta la presión arterial, ni tiene antecedentes hereditarios de infarto de miocardio) se tolera hasta una cifra de 160 mg% para el colesterol-LDL. Pero si tiene asociado algún otro factor de riesgo, la cifra máxima a tolerar desciende a 130 mg% de colesterol-LDL. Y si el paciente ya tuvo un infarto de miocardio o un infarto cerebral, etc., se busca hacer retroceder las lesiones ateroscleróticas existentes exigiendo una tasa de colesterol-LDL inferior a 100 mg%.
El colesterol de alta densidad (HDL-colesterol) cuanto más mejor, debe ser mayor de 45 mg%.
Los triglicéridos, deben estar por debajo de 200 mg% para aquellas personas sin enfermedad manifiesta y por debajo de 150 mg% para aquellos con antecedentes de infarto.
¿A que edad comenzar a tratar el tema?
Cuanto antes mejor. Siendo esto una situación de riesgo, cuanto menos tiempo estemos expuestos mejor. Debo acá dejar perfectamente aclarado que el manejo de las dislipemias es una situación para hacer toda la vida, y no es nunca una enfermedad aguda que se pueda padecer un determinado momento y curar. “El año pasado estaba mal y le había subido el colesterol”. Frases como esta se escuchan en el consultorio habitualmente y configuran una falacia. Quien padece una dislipemia, deberá de por vida realizar algún tratamiento, dietético, ejercicios físicos y a veces ser ayudado por fármacos.
¿Cómo se trata?
La consulta médica es imprescindible, ya que la dieta variará según el tipo químico de grasas en exceso (colesterol, triglicéridos o ambas) que usted tenga, y, además a veces requerirá la prescripción de algún medicamento específico.
Pero hay lineamientos generales que si pueden mencionarse.
La primera de ellas es mantener un nivel de actividad física adecuado, ya que la misma consume grasas, disminuyendo la concentración de estas en sangre. También hace elevar la proporción de HDL-colesterol o colesterol bueno.
En la misma línea debe evitarse un consumo excesivo de alcohol, evitar el sobrepeso y el tabaquismo que aumenta las tasas de lípidos (grasas) en la sangre.
Evitar en lo posible el consumo de grasas, en especial aquellas de fuente animal (carnes vacunas, piel del pollo, yema de huevo, crema de leche, quesos, leche y yogurt enteros, dulce de leche, mayonesas, etc.) y limitar el consumo de azúcares refinados. Aquellas grasas que siendo de origen vegetal sufren transformaciones químicas también deben ser evitadas como ser aceites al hervir (frituras), aceites mezclas, margarinas y vegetalinas.
Se debe privilegiar en la dieta el consumo de cereales integrales, sin aditamentos de azúcar o miel, harinas integrales (salvado), y agregar o incluir pescado como fuente de proteínas dos o tres veces por semana.
¿Quiénes deben tratarlo?
En realidad en la medida de lo posible todos deberíamos cumplir esos lineamientos dietéticos generales enunciados. Pero para ser más específico, solo la consulta con su médico, podrá determinar su necesidad de tratamiento y la profundidad del mismo.
Porque solo su médico teniendo en cuenta toda su historia clínica, conociendo sus antecedentes hereditarios, valorando su medio socio-cultural y sus posibilidades económicas, podrá aconsejarlo adecuadamente sobre su necesidad de tratamiento y forma de encararlo.
¿Y los remedios?
Obviamente deben ser prescriptos solo por el médico, pero sepa Ud. que claramente son la segunda línea de tratamiento, siempre por detrás de la dieta, el descenso de peso, la proscripción del alcohol y tabaco y la actividad física.
Debe Ud. saber que de parte de la industria farmacéutica hay una importante presión publicitaria para dar paso rápidamente al tratamiento farmacológico, cuando si son adecuadamente cumplidas las pautas de tratamientos generales pocos casos requerirán de los costosos medicamentos, no siempre exentos de efectos adversos.
QUE ES LA HIPERTENSION DE CONSULTORIO O DE BATA BLANCA?

Es la presión alta que tiene un paciente ante la presencia del médico, cuando en el resto del día tiene valores normales o no tan alta.
Hay también una “hipotensión” de guardapolvo blanco, que implica aquel paciente que en su vida siempre tiene presión alta pero que con el reposo y la imagen médica momentáneamente la normaliza.
Ambas circunstancias son una indicación clara del holter de presión.
Y si razonamos con lo que venimos expresando, el primer caso, es un paciente sano y no requiere tratamiento pero el segundo sí es un enfermo (hipertenso) que requiere tratamiento. En este punto vamos a dejar en claro que tratamiento de la hipertensión no es solo farmacológico sino que implica cambios de hábitos de vida y dieta sin sal.
Hay también una “hipotensión” de guardapolvo blanco, que implica aquel paciente que en su vida siempre tiene presión alta pero que con el reposo y la imagen médica momentáneamente la normaliza.
Ambas circunstancias son una indicación clara del holter de presión.
Y si razonamos con lo que venimos expresando, el primer caso, es un paciente sano y no requiere tratamiento pero el segundo sí es un enfermo (hipertenso) que requiere tratamiento. En este punto vamos a dejar en claro que tratamiento de la hipertensión no es solo farmacológico sino que implica cambios de hábitos de vida y dieta sin sal.
Suscribirse a:
Comentarios (Atom)